Ein Gastbeitrag, geschrieben von Kinderwunsch Coach Dr. Simone Sesboüé
Simone Sesboüé ist promovierte Burnout-Wissenschaftlerin und Gründerin von FERTILE MIND COACHING, ein spezialisiertes Coaching bei (noch) unerfülltem Kinderwunsch. Sie ist zudem lizenzierter Coach für Kinderwunsch-Themen bei der Frauen-Zeitschrift EMOTION.
Simone wurde selbst mit Endometriose diagnostiziert. Es war ein Zufallsbefund im Rahmen einer Sterilitätsabklärung. Ihre Menstruationsbeschwerden nahm sie bis dahin als „völlig normal“ an. In ihrer Coaching-Praxis erlebt sie bei ihren Klientinnen die unterschiedlichsten Ausprägungen der Endometriose auf physischer und psychischer Ebene.

Für unsere Community hat Simone ein spannendes Interview mit Prof. Prof. (DK) Prof. hc (China) Dr. med. Marc Possover, MD, PhD, u.a. Leiter des Endometriosezentrums Zürich und Gründungspräsident und Vorsitzender der International Society of Neuropelveology gemacht und die wichtigsten Fakten zum Thema Endometriose für uns zusammengefasst.
„Frauen sollen lernen, Schmerzen nicht zu akzeptieren. Bei jeder Frau mit Periodenschmerz sollte an eine mögliche Endometriose gedacht werden.“ – Prof. Marc Possover
Die Endometriose ist vielen mittlerweile vielleicht kein völlig unbekanntes Krankheitsbild mehr. Nicht zuletzt die zunehmenden Informationskampagnen, aber auch die Möglichkeiten, sich als Patientin im Internet und via Social-Media-Plattformen zu informieren, haben zu einem grösseren Bewusstsein für die Krankheit Endometriose geführt.
Mit diesem Artikel möchten auch wir einen Beitrag zur Aufklärung leisten. Denn die Endometriose wird auch heute noch viel zu häufig erst nach jahrelangem Leid der betroffenen Frauen diagnostiziert.
Obwohl die Krankheit der Medizin schon lange bekannt und auch in der weiblichen Bevölkerung sehr verbreitet ist, denken Ärzte bei den von ihren Patientinnen vorgetragenen Symptomen dennoch nicht sofort an eine Endometriose. Und so vergehen im Schnitt 6 Jahre (bei Sterilitätspatientinnen 3 Jahre, bei Schmerzpatientinnen bis zu 10 Jahre), bis sie einen Arzt finden, der ihr Leiden endlich diagnostiziert (SEF). Zu diesem Zeitpunkt haben die Frauen meist eine Ärzte-Odyssee hinter sich, im Durchschnitt drei konsultierte Gynäkologen (Hudelist und Kollegen, 2012), und blicken auf viele Jahre zum Teil qualvoller Schmerzen und einer eingeschränkten Lebensqualität zurück.
Wir fragen uns, wie es möglich ist, dass eine so lange Zeit bis zur Diagnosestellung vergehen kann. Uns interessiert aber auch, welche Goldstandards es heute bei der Diagnosestellung und bei der Therapie der Endometriose gibt. Und ob Gynäkologen eine Endometriose bei Routine-Untersuchungen leicht feststellen können. Schliesslich möchten wir noch wissen, welche Rolle die Endometriose tatsächlich beim Thema Kinderwunsch spielt.
Ein paar Fakten zur Endometriose
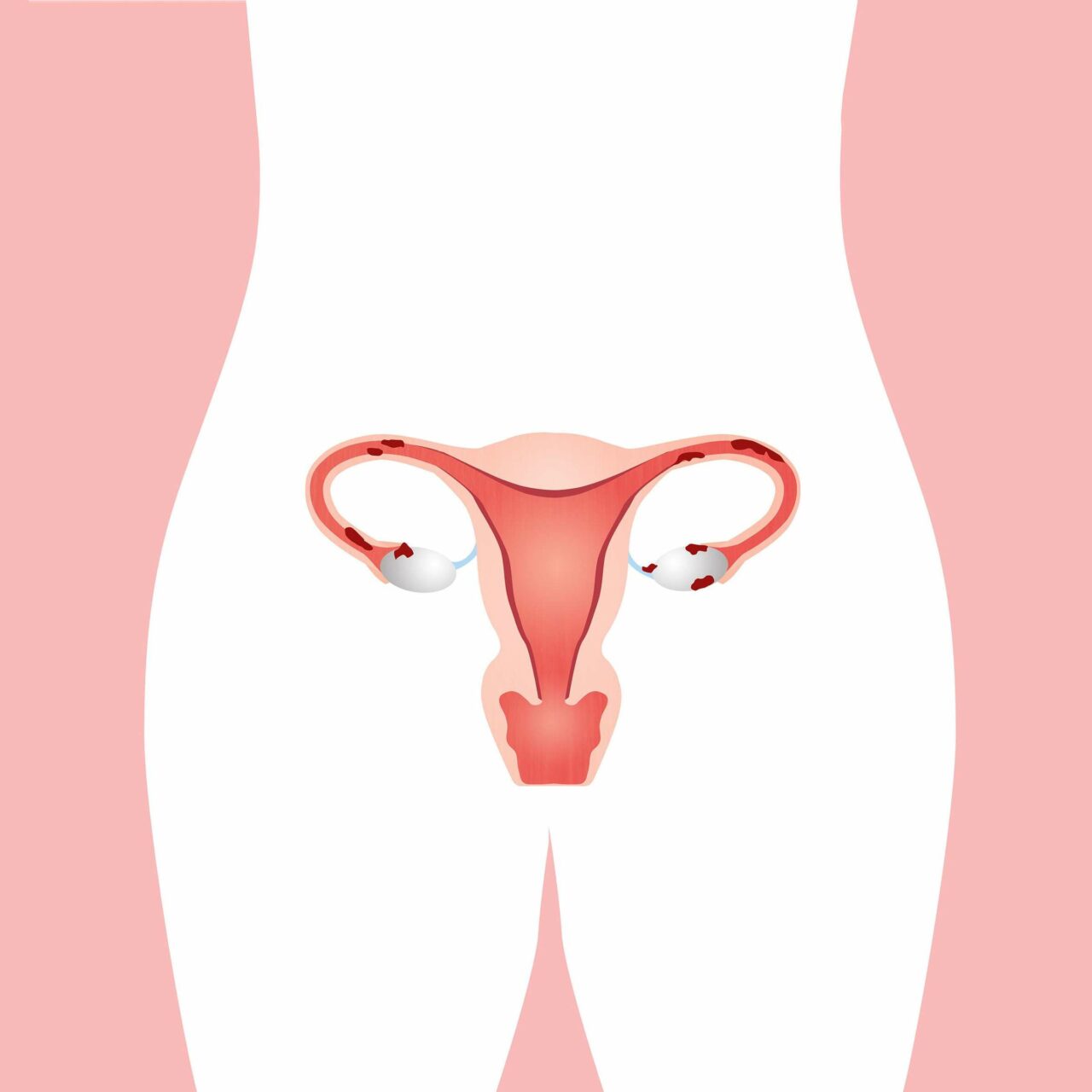
Was ist Endometriose? In der Gebärmutterhöhle wächst, von den weiblichen Geschlechtshormonen (Östrogene, Progesteron) gesteuert, alle 4 Wochen eine Schleimhaut heran. Sie dient zur Einnistung eines befruchteten Eies. Wächst eine solche Schleimhaut, sogenanntes gebärmutterschleimhautähnliches Gewebe auch ausserhalb der Gebärmutter, so nennt man sie Endometriose. Dieses Endometrium-ähnliche Gewebe wächst und wuchert ausserhalb der Schleimhautauskleidung der Gebärmutterhöhle und siedelt sich in anderen Teilen des Körpers an – beispielsweise im Becken, an Eierstöcken, Blase, Bauchfell, Zwerchfell, Darm, Nabel und selten sogar in Lunge oder Leber, extrem selten sogar im Gehirn. Je weiter weg von der Gebärmutter, desto seltener sind die Befunde. Die Endometrioseherde schwillen mit der weiblichen Periode an und diese Wucherungen verursachen Entzündungen und in Folge Schmerzen.
Häufigkeit: Etwa 7 bis 15 % der Frauen im gebärfähigen Alter leiden unter ihr. Sie gilt (nach Myomen) als die zweithäufigste gutartige Frauenkrankheit.
Breite Symptomatik: Je nach Art des Endometriosebefalls und je nach Beeinträchtigung der verschiedenen Organe variieren die Beschwerden (z.B. Schmerzen vor/während der Menstruation, Reizblase, Schmerzen beim Stuhlgang und beim Geschlechtsverkehr, Zyklusstörungen, gegebenenfalls Infertilität). Folgeschäden wie Verwachsungen und Narben führen zu zyklusunabhängigen Schmerzen (z.B. diffuse Unterbauchschmerzen).
Proliferatives Wachstum: Die Endometriose ist eine gutartige, aber meist fortschreitende Erkrankung.
Quelle: SEF
Um Antworten auf unsere Fragen zu erhalten, haben wir einen der führenden Ärzte weltweit für Endometriose Prof. Prof. (DK) Prof. hc (China) Dr. med. Marc Possover, MD, PhD interviewt.
Simone Sesboüé: Sehr geehrter Herr Prof. Possover, was sind die vielen Aspekte der Endometriose, die für derart unterschiedliche Symptome und Beschwerden verantwortlich sind und schliesslich auch dafür sorgen, dass sie so lange unentdeckt bleibt?
Prof. Possover: Die Endometriose hat in der Tat viele Aspekte und wird in der Regel in drei Kategorien eingeteilt: die Endometriose, die sich bis in die Gebärmutterwand selbst ausbreitet (Adenomyose), die Endometriose, die sich bis in den Unterleib ausbreitet (Endometriosis genitalis externa), und die sogenannte tief infiltrierende Endometriose, die sich wie ein gutartiger Tumor verhält. Letztere entwickelt sich um den Gebärmutterhals herum und dringt früher oder später durch ihr Wachstum in die benachbarten Organe ein, nämlich die Blase vorne, das Rektum hinten, die Harnleiter und die Beckennerven seitlich. Diese letzte Form der Endometriose verhält sich wie eine Gottesanbeterin im Becken. Sie braucht das Gewebe, um zu leben und zu wachsen, aber in ihrer Entwicklung zerstört sie es wiederum als Zeichen ihrer Dankbarkeit. Dass diese Form der Endometriose eine Affinität zu den pelvinen Nerven hat, ist ein bekanntes Phänomen und erklärt sowohl die Schmerzhaftigkeit dieser Krankheit als auch die Vielzahl der damit verbundenen Symptome. So kann die Endometriose die in der Mitte des kleinen Beckens liegenden Nerven – die sogenannten vegetativen Nerven des Beckens – sowie die grossen Nerven in der Seitenwand des Beckens – die sogenannten somatischen Nerven – erreichen.
Die tief infiltrierende Endometriose ist kein, wie oft gesagt, Chamäleon, das verschiedene Formen und Aspekte annimmt. Nein! Die Endometriose ist eine Gottesanbeterin, die sich nicht versteckt, sondern je nachdem, wo sie angreift, unterschiedliche klinische Anzeichen hervorruft, während die Krankheit die gleiche bleibt. Ihre beste Waffe ist, dass sie immer noch zu oft unterschätzt wird und zu lange allein gelassen wird, um unentdeckt zu bleiben.
Simone Sesboüé: Herr Prof. Possover, gibt es nach aktuellem wissenschaftlichen Stand eine Erklärung für die Entstehung der Endometriose?
Prof. Possover: Trotz intensiver Forschung ist noch immer unklar, wie es zu Endometriose kommt. Bis heute gibt es nur Theorien zu ihrer Entstehung. Eine geht davon aus, dass Teile der Gebärmutterschleimhaut bei einer sogenannten retrograden Menstruation durch die Eileiter in den Bauchraum gelangen können. Eine andere Theorie besagt, dass die Endometriose direkt an den Stellen ausserhalb der Gebärmutter entsteht. Dort würden Zellen, die während der Embryonalentwicklung aus dem gleichen Gewebe wie die Gebärmutterschleimhaut hervorgegangen sind, in Endometriumzellen umgewandelt werden und könnten so zu einer Endometriose führen. Weitere Hypothesen zielen auf Veränderungen im Immunsystem der betroffenen Frauen. Da die Erkrankung zudem in manchen Familien häufiger auftritt, ist auch eine genetische Veranlagung nicht auszuschliessen. Keine dieser Theorien kann jedoch alle Phänomene der Endometriose hinreichend abdecken.
Simone Sesboüé: Herr Prof. Possover, was ist heute der Goldstandard in der Diagnosestellung der Endometriose?
Prof. Possover: Die Endometriose ist eine „histologische“ Erkrankung; dies bedeutet, dass vor einer Laparoskopie (Anmerkung: die Laparoskopie ist eine minimal invasive Chirurgie, bei der der Arzt/die Ärztin ein röhrenförmiges optisches Untersuchungsgerät, das Endoskop, in die Bauch- oder Beckenhöhle einführt, um die inneren Organe zu beurteilen) immer nur von einer Verdachtsdiagnose gesprochen werden kann, was aber nicht bedeutet, dass jede Verdachtsdiagnose einer Intervention bedarf.
Goldstandard der Verdacht-Diagnosestellung ist nicht die Magnetresonanztomografie (MRT), sondern die klinische gynäkologische Untersuchung (am besten sogar während der Menstruation) mit der entsprechenden Kompetenz in der vaginalen Sonografie. Eine Nieren-Sonografie ist ebenfalls zum Ausschluss eines Nierenstaus unumgänglich. Bei Blasenentleerungsstörungen oder rezidivierendem Blut im Urin ist bei Verdacht einer Blasenendometriose eine Zystometrie der Blase (Untersuchung der Blasenfunktion mithilfe eines in die Blase eingeführten Druckkatheters) gefolgt durch einen Ultraschall der vollen Blase nötig (und nicht eine Zystoskopie, die, wenn diese negativ ist, noch keine Blasenendometriose ausschliessen kann).
Eine vaginale Untersuchung und Betrachtung des sog. „hinteren Scheidengewölbes“ ist zwangsmässig notwendig, um eine mögliche tief infiltrierende Endometriose (TIE) des septum rectovaginal (Raum zwischen dem Gebärmutterhals, der Scheidenhinterwand und dem Mastdarm) auszuschliessen.
Simone Sesboüé: Herr Prof. Possover, welche State-of-the-Art-Therapie(n) gibt es bei Endometriose?
Prof. Possover: Als Therapie der Endometriose gilt nur die operative Resektion der Endometriose.
Nur die Resektion (und nicht das „Verbrennen“) der Endometriose ermöglicht ihre Behandlung, auch wenn ein Rezidiv dabei nicht ausgeschlossen werden kann. Auch in den Händen des besten Operateurs kann eine Endometriose rezidivieren; die Rezidivrate ist jedoch direkt von der Fähigkeit des Operateurs abhängig. Eine alleinige „Verbrennung“ der Endometriose ist keine Behandlung der Endometriose und stellt keine State-of-the-Art-Behandlung dar, sondern ist die „einfachste“ Lösung, um etwas zu machen, ohne dabei Risiken einzugehen. Die „Wurzeln“ der Endometriose bleiben im Becken und das Rezidiv ist vorprogrammiert, denn es handelt sich eigentlich nicht um ein Rezidiv, sondern um eine Persistenz der Erkrankung. Solche „vorprogrammierten Pseudorezidive“ steigern die Kosten des Gesundheitssystems enorm.
Hormonbehandlungen sind Bestandteil der Behandlung der Endometriose, auch wenn es sich dabei nicht um eine Behandlung, sondern eher um eine „Deaktivierung“ der Erkrankung handelt. Die beste hormonelle Behandlung der Endometriose ist immer noch eine Schwangerschaft, auch wenn es meist nicht zutreffend ist, dass nach einer Schwangerschaft die Endometriose „verschwunden“ ist.
Bei jüngeren Patientinnen <20 Jahre sollte nicht zu schnell mit einer Operation begonnen werden. Hier sind Hormonbehandlungen zuerst zu wählen, diese aber vorsichtig und eher niedrig zu dosieren. „Kombinationshormone“ aus Östrogenen und Gestagenen, wie sie bei der Behandlung von Endometriose zum Einsatz kommen, erhöhen die Risiken der Thrombose und einer Krebserkrankung. Zudem rächt sich die Endometriose spätestens bei der Absetzung der Hormontherapie (z.B. bei Kinderwunsch) und die Schmerzen werden meistens noch schlimmer.
Ab circa 40 Jahren verändert sich die Symptomatologie der Endometriose: Immer mehr tritt die Stärke der Periodenblutungen in den Vordergrund. Ein therapiebedürftiger Eisenmangel aufgrund der Stärke der Blutung bedarf einer Handlung. Dabei sollten die Risiken einer Thrombose und eines Mammak arzinoms in Betracht gezogen werden, sollte eine Hormontherapie empfohlen sein. Es gilt abzuwägen, um welchen Preis die Gebärmutter erhalten bleiben soll. Falls eine Gebärmutterentfernung in Frage käme, sollte eine laparoskopische suprazervikale Hysterektomie in Erwägung gezogen werden (eine Intervention, bei der der Gebärmutterhals und die Eierstöcke erhalten bleiben und dabei die Produktion der eigenen Hormone und die Stabilität des Beckenbodens nicht beeinträchtigt werden.
Die Indikation einer Intervention muss gut bedacht werden und nicht in einer 10-Minuten-Sprechstunde getroffen werden.
Simone Sesboüé: Herr Prof. Possover, Sie sind unter anderem spezialisiert auf die Behandlung der tief infiltrierenden Endometriose (TIE), der schweren Form der Erkrankung, die besonders schwierig zu behandeln ist. Welche Folgen hat eine TIE und welche Behandlungsempfehlungen geben Sie Betroffenen?
Prof. Possover: Die TIE ist eine „Tumorform“ der Erkrankung (ist aber kein „Krebs“), welche Beckenorgane befallen und zum Teil zerstören kann. Eine TIE des Darms kann über die Zeit zu einer klinisch relevanten Einengung des Darms und somit zu einem Darmverschluss führen.
Eine TIE der Harnleiter kann ebenfalls über die Zeit zu Nierenstau und somit dem Verlust einer Niere führen. Die TIE der Blase simuliert rezidivierende Blaseninfekte und kann Teile der Blasenwand zerstören. Wenn die Nerven der Blase betroffen sind, führt es zur Blasenentleerungsstörung bis hin zur Blasenretention.
Eine TIE des Ischiasnervs führt zu unerträglichen Nervenschmerzen, welche das gesamte Sozial- und Berufsleben der Patientin zerstören können, geschweige denn von Gangstörungen.
Bei einer TIE sollte nicht abgewartet werden, bis weitere Beckenorgane befallen werden; eine operative Laparoskopie sollte, sobald der Verdacht besteht, indiziert werden. Wartet man, bis weitere Beckenorgane (Blase, Darm, Harnleiter, Beckennerven) betroffen sind, wird die Operation immer schwieriger und gefährlicher.
Die Verdachtsdiagnose einer TIE bedarf in den meisten Fällen keiner Laparoskopie, eine Experten-Untersuchung inkl. vaginalem/Nieren-Ultraschall reicht meist aus. Es kann dabei nicht mit letzter Sicherheit festgelegt werden, was genau bei der operativen Massnahme nötig sein wird, aber eine sogenannte „diagnostische Laparoskopie“, um eine TIE festzustellen und um eine zweite Intervention entsprechend zu planen, ist nicht richtig. Sobald der Verdacht einer TIE besteht, sollte nur eine Intervention geplant werden, und diese in den Händen von einem „Endometriose-Spezialisten“, der in der Chirurgie der TIE bzw. in der Chirurgie der Blase, des Harnleiters und Darms (auch wenn im Fall einer TIE des Darms eine mögliche Darm-Resektion/Anastomose durch einen Chirurgen erfolgen muss) trainiert ist.
Wenn eine Operation durchgeführt wird, sollten die Patientinnen schon vor der Operation auf intraoperative Bilder bestehen (Vor- und Nachher-Vergleich) und nach der Operation sowohl den Operationsbericht als auch die Histologie verlangen.
Simone Sesboüé: Herr Prof. Possover, circa die Hälfte der Patientinnen in Kinderwunschzentren weist eine Endometriose auf. Vielfach wird die Endometriose als Grund der Sterilität angegeben. Welche Empfehlungen geben Sie Frauen bei Endometriose und Kinderwunsch?
Prof. Possover: Die Endometriose ist keine Erkrankung, die systematisch zur Kinderlosigkeit führt. Anhand der aktuellen Daten soll eine sogenannte peritoneale Endometriose (Endometriose des Bauchraums) oder eine Endometriose der Ovarien kein Grund für Sterilität sein.
Erfahrungsgemäss können die sogenannten schweren Formen der Endometriose, TIE und die sogenannte „Kissing ovarii“, ein Problem darstellen.
Wenn bei einer TIE die Eileiter nicht von der Erkrankung betroffen sind, führt die operative Behandlung der TIE zu einer deutlichen Verbesserung der Fertilitätschance auf natürlichem Weg (um ein Vielfaches höher als mit In-Vitro-Fertilisation). Somit besteht bei der TIE immer eine Indikation für eine operative Therapie, eigentlich so früh wie möglich und bevor die Krankheit die Beckenorgane angreift.
Kissing ovarii bedeutet, dass beide Eierstöcke Endometriosezysten gebildet haben. Eine Endometriosezyste am Eierstock (sog. Endometriome) beeinträchtigt eigentlich die Fertilitätschancen einer Patientin kaum. Kissing ovarii wiederum berühren sich durch ihre Grösse im kleinen Becken (daher der Name kissing ovarii) und sind erfahrungsgemäss mit vielen inflammatorischen Prozessen und somit Verwachsungen übersät. Diese Verwachsungen können die Eileiter betreffen und beeinträchtigen und somit auch die Fertilitätschancen der Patientin. Diese Form der Erkrankung muss immer operativ behandelt werden, ebenfalls in den Händen eines Fachexperten, da diese Operationen nicht zu den einfachsten gehören.
Die Endometriose an sich darf nicht, wie es immer mehr in der Praxis vorkommt, als eine klare Indikation für eine IVF angesehen werden. Sollte eine Patientin definitionsgemäss nach ca. 1,5-2 Jahren nicht schwanger werden, bedarf es einer Abklärung und keines direkten Ganges zur IVF (jedoch in Abhängigkeit des Alters der Patientin der Bestimmung des Anti-Müller-Hormons, welches Aufschluss darüber gibt, wie viele Eizellen eine geschlechtsreife Frau produziert).
Die Abklärung der Fertilität eines Paares beinhaltet auch ein Spermiogramm (nicht immer sind Frauen schuld an einer Paar-Infertilität) sowie eine Laparoskopie: nur die Laparoskopie ermöglicht eine exakte Prüfung der genitalen Organe, insbesondere der Tuben (welche nicht nur durchgängig, sondern auch „frei und mobil“ und ohne Trennung von den Eierstöcken, durch z.B. Verwachsungen, sein sollten). Sollte dabei eine Endometriose festgestellt werden, soll diese exzidiert werden, nicht zuletzt um die Lebensqualität der Patientin zu verbessern und mögliche Schmerzen beim Geschlechtsverkehr zu beseitigen. Somit ist auch diese laparoskopische Abklärung sehr wichtig für Frauen, die aufgrund Periodenschmerzen eine eingeschränkte Sexualität haben.
Simone Sesboüé: Herr Prof. Possover, es dauert im Schnitt 6 Jahre, bis eine Frau die Diagnose Endometriose erhält. Viele Betroffene fühlen sich von den Ärzten nicht ernst genommen und zweifeln an sich. Welche Handlungsempfehlungen geben Sie Betroffenen und was muss sich gegebenenfalls grundsätzlich ändern, damit Frauen schneller diagnostiziert werden können?
Prof. Possover: Die Endometriose wird noch viel zu oft als „eine einfache Frauenkrankheit, die nur während der Menstruation weh tut“ und als ein „Schmerz, an dem die Frauen seit Anbeginn der Welt zu leiden haben“ abgestempelt. Frauen sollen lernen, Schmerzen nicht zu akzeptieren.
Bei jeder Frau mit Periodenschmerz sollte an eine mögliche Endometriose gedacht werden, denn Periodenschmerzen sind nicht normal und sollten nicht einfach als Schicksal einer Frau akzeptiert werden, sondern benötigen eine fachgerechte Abklärung. „Fachgerecht“ bedeutet: ein Spezialist auf dem Gebiet der Endometriose und nicht im Rahmen einer allgemeinen gynäkologischen Sprechstunde von nur 10-15 Minuten. Da die Diagnose einer Endometriose histologisch ist, bedarf es einer Operation, um die Diagnose stellen zu können. Wiederum kann eine Endometriose auch nur mit einer Operation ausgeschlossen werden.
Seit der Einführung des Internets wurde über die letzte Dekade hinweg das Schicksal der Endometriose-Patientin extrem verändert. Patientinnen sollten sich vor dem Gang zum Gynäkologen um ein Minimum informieren und dabei wissen, dass die meisten „normalen Gynäkologen“ keine Endometriose-Spezialisten sind und somit vor allem auch nicht auf dem Gebiet der operativen Therapie, den schweren Formen der Erkrankungen. Genau wie es „Brust-Spezialisten“ und „Gynäko-Onkologen“ gibt, gibt es „Endometriose-Spezialisten“, auch wenn diese in der Schweiz stark unterrepräsentiert sind.
Eine zweite Meinung einzuholen, vor allem wenn eine operative Behandlung im Raum steht, ist nie ein Fehler. Eine solche Beratung kann jedoch auch nicht im Rahmen einer normalen gynäkologischen Vorsorgekontrolle von 10–15 Minuten erfolgen, sondern bedarf einer kompletten Anamnese, einer klinischen Untersuchung und eines Ultraschalls.
Von Seiten des Gesundheitssystems sollte berücksichtigt werden, dass diese Krankheit ernst zu nehmen ist. Es kann nicht sein, dass für „onkologische Patientinnen“ und
„urogynäkologische Erkrankungen“ spezielle Sprechstunden von der Krankenkasse bewilligt und honoriert werden, während eine „Endometriose-Sprechstunde“ als eine normale gynäkologische Sprechstunde zu absolvieren ist. Die Verdachtsdiagnose einer Endometriose braucht Zeit und müsste im Gesundheitssystem entsprechend berücksichtigt werden und weder der Patientin noch dem Endometriose-Spezialisten zu Lasten fallen.
Auch Endometriosezentren sollten nicht anhand der Infrastrukturen und Fallzahlen zertifiziert werden, sondern anhand der Qualität (vor allem im operativen Bereich), Komplikationsrate und Rezidivrate.
Simone Sesboüé: Sehr geehrter Herr Prof. Possover, vielen herzlichen Dank für Ihre Zeit und die ausführlichen Informationen zum Thema Endometriose.
Prof. Possover bietet regelmässige, kostenlose Webinare für Betroffene auf seinem Instagram Account @marc.possover an.
Ebenso bietet Endo-Help, die schweizerische Endometriose-Vereinigung, eine Beratung von Betroffenen für Betroffene an. Zudem kann es sehr hilfreich sein, sich mit anderen Betroffenen auszutauschen. Alle weiteren Informationen und Kontaktmöglichkeiten hierzu findet ihr nachstehend.
Endo-Help Schweizerische Endometriose-Vereinigung – www.endo-help.ch
Endo-Help wurde 2011 von betroffenen Frauen gegründet. Als Non-Profit-Organisation unterstützen sie Frauen mit Endometriose und Adenomyose auf ihrem Weg vor, während und nach der Diagnose. Sie arbeiten dabei eng mit Endometriosezentren in der ganzen Schweiz zusammen und setzen sich aktiv für die Aufklärung der Krankheit ein. Unter der Dachorganisation Endo-Help Schweizerische Endometriose-Vereinigung gibt es unter anderem auch verschiedene Selbsthilfegruppen, wo sich Betroffene austauschen können, sowie wertvolle Informationen und Links.
Schweizweite Selbsthilfegruppen – www.selbsthilfeschweiz.ch
Dort können weitere schweizweite Selbsthilfegruppen zu Endometriose (und anderen Themen) gefunden werden.
Die Facebook-Selbsthilfegruppe – „Endometriosevereinigung Schweiz“
Die Facebook-Gruppe wurde 2014 von Melanie Vogt, diplomierte Pflegefachfrau (HF) und selbst Endometriose-Betroffene, gegründet. Melanie Vogt’s Ziel ist es, den Austausch unter Betroffenen zu fördern, die Zeit bis zur Diagnosestellung zu verkürzen und die Erkrankung bekannter zu machen. Auf ihrer Webseite gibt es viele weitere Informationen – www.endometriosevereinigung-schweiz.ch. Zudem arbeitet Melanie Vogt als „Endometriosis Care Nurse“ in der gynäkologischen Praxis gynpoint in Zürich und berät dort Frauen rund um das Thema Endometriose.
Die Stiftung Endometriose-Forschung – www.endometriose-sef.de
Liste der zertifizierten Endometriosezentren im deutschsprachigen Raum.
Anmerkung: Aus Gründen der besseren Lesbarkeit wird auf die gleichzeitige Verwendung der Sprachformen männlich, weiblich und divers (m/w/d) verzichtet. Sämtliche Personenbezeichnungen gelten gleichermassen für alle Geschlechter.
Zur Person von Prof. Prof. (DK) Prof. hc (China) Dr. med. Marc Possover, MD, PhD

- FMH Gynäkologie und Geburtshilfe, spez. operative Gyn/Onkologie
- Dir. Possover International Med. Center AG, Zürich
- Prof. HPL University Cologne, Germany
- Founder & Honorary President/Chairman, International Society of Neuropelveology (ISON)
- Ass. Prof. University Aarhus, Denmark
- Honorary Professor University Xi’An, China
- Director International School of Neuropelveology (ISNP) – www.possover-neuropelveology.com
- Gold Medal and Honor Member of the AOGOI, Italy
- Ambassador of the World Endometriosis Society
- Award of the Endometriosis Foundation of America 2019
- Zert. Endometriose Zentrum Level 3 – www.endometriosezentrum-zuerich.ch
Possover International Medical Center AG, Klausstrasse 4, CH- 8008 Zürich, T: +41 44 520 36 00 – Zentrum für operative Gynäkologie – www.possover.com – Internationales Referenzzentrum für Neuropelveologie – www.possover-neuropelveology.com – Zert. Endometriose Zentrum Level 3 – www.endometriosezentrum-zuerich.ch – Zert. Inkontinenz-Zentrum – www.urogynäkologie-zürich.ch Facebook
|Instagram | Twitter | LinkedIn

